带状疱疹是由水痘-带状疱疹病毒引起的一种临床很常见的急性炎症性皮肤病,民间俗称“缠腰龙”、“蛇盘疮”等。专家表示,出现带状疱疹后神经痛6个月以后再进行镇痛治疗,多数效果不理想,因此建议一旦发生带状疱疹后神经痛应该尽早到疼痛科就诊。

天津医科大学总医院疼痛科主任陈亚军表示,带状疱疹初次感染是通过呼吸道粘膜进入人体,多数人为隐性感染,不出现水痘,成为病毒携带者。由于此种病毒具有嗜神经性,在穿过血液-神经屏障后,可沿着外周神经移动到脊髓后根的神经节中,并潜伏在该处。当人体免疫功能低下时,如感冒、发热、过度劳累以及恶性肿瘤时,病毒又被激发,致使神经节发炎、坏死。同时,再次激活的病毒可以沿着周围神经纤维移动到皮肤,发生疱疹。
带状疱疹典型的临床表现就是疼痛和随后出现的表皮成带状或者簇状分布的疱疹,所以患者通常选择皮肤科就诊。经过规范治疗多数患者可以痊愈。但是会有少数病例经过治疗后疱疹消退了,但是疼痛仍然存在甚至加重,给患者和医生都造成了很大的困扰。
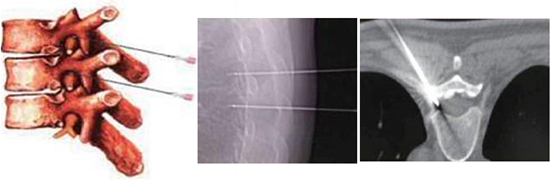
带状疱疹后神经痛(PHN)定义为带状疱疹(HZ)皮疹愈合后持续1个月及以上的疼痛,是带状疱疹最常见的并发症。PHN是最常见的一种神经病理性疼痛,可表现为持续性疼痛,也可缓解一段时间后再次出现。据报导,带状疱疹发病率为人群的1.4‰-4.8‰,约有10%的患者会遗留有神经痛。且随年龄增长带状疱疹转变为带状疱疹后遗神经痛的几率明显增加。
PHN的发生机制目前不完全明了,神经可塑性是PHN产生的基础,其机制可能涉及:外周敏化、中枢敏化、炎性反应、去传入。PHN疼痛性质多样,可为烧灼样、电击样、刀割样、针刺样或撕裂样。疼痛特征为自发痛、痛觉超敏、感觉异常。30%~50%患者的疼痛持续超过1年,部分病程可达10年或更长。诊断主要依据带状疱疹病史和临床表现,一般无需特殊的实验室检查或其他辅助检查。需要鉴别诊断的疾病包括原发性(三叉神经痛、舌咽神经痛、颈神经痛)、肋间神经痛、脊柱源性胸痛、椎体压缩后神经痛和椎体肿瘤转移性疼痛等。
研究表明,出现带状疱疹后神经痛6个月以后再进行镇痛治疗,多数效果不理想。因此我们建议一旦发生带状疱疹后神经痛应该尽早到疼痛科就诊。指南推荐治疗PHN的一线药物包括钙离子通道调节剂(普瑞巴林和加巴喷丁)、三环类抗抑郁药(阿米替林)和利多卡因贴剂,二线药物包括阿片类药物和曲马多。
另外,疼痛科还有多种可以选择的微创治疗技术:1、神经介入技术①神经阻滞:在相应神经根、干、节及硬膜外注入局麻药或以局麻药为主的药物以短暂阻断神经传导功能,既能达到治疗作用,又对神经无损伤。②选择性神经毁损:用化学方法或物理方法(射频热凝和冷冻等)阻断脑、脊神经、交感神经及各类神经节等的神经传导功能,神经毁损为不可逆的治疗。③鞘内药物输注治疗:通过埋藏在患者体内的药物输注泵,将泵内的药物输注到患者的蛛网膜下腔,直接作用于脊髓或中枢,达到控制疼痛的目的。2、神经调控技术①脉冲射频治疗:脉冲射频通过影响感觉神经能量代谢以及离子通道的功能,持续、可逆地抑制C纤维兴奋性传入,从而抑制的受累神经的痛觉传导。脉冲射频对神经纤维结构无破坏作用,更适合用于带状疱疹后遗神经痛的治疗。②神经电刺激:目前临床上使用的神经电刺激方法包括脊髓电刺激 (SCS),外周神经刺激 (PNS)和经皮神经电刺激 (TENS)等。
专家简介:

陈亚军,副主任医师,1998年毕业于天津医科大学临床医学7年制,1998年至2006年在总医院麻醉科工作,2007年开始专职从事慢性疼痛诊疗工作,现为总医院疼痛诊疗中心病房负责人。中华医学会疼痛学分会青年委员;中华医学会麻醉学分会疼痛学组委员;天津市疼痛医师协会副主任委员;天津市疼痛学会副主任委员;中国康复学会疼痛康复专业委员会委员;中国抗癌协会天津市麻醉与镇痛专业委员会委员,天津市麻醉质控中心委员,天津市肿瘤质控中心委员。
研究方向为急性阿片药物耐受与神经病理性疼痛的基础与临床,参与多项国家自然科学基金课题研究,参与制定多项国家级和天津市级疼痛相关诊疗规范的制定。临床擅长各种骨关节疼痛---椎间盘突出症、退行性膝关节炎的神经阻滞治疗;顽固神经痛——三叉神经痛、带状疱疹后遗神经痛的微创介入治疗。在天津市率先开展CT引导下顽固三叉神经痛的射频治疗。










